
Les raisons de votre mal de dos
Lumbago, hernie discale, sciatique, scolioses... Rien que l’évocation de ces pathologies vous donne mal au dos ! Les professeurs Jean Dubousset, chirurgien orthopédiste, et Joël Mènkes, rhumatologue, vous donnent les clés pour mieux comprendre la source de vos douleurs, les traitements existants et leurs limites.
Le mal de dos s’intègre dans une maladie générale, l’arthrose. En France 9 à 10 millions de personnes souffrent d’arthrose notamment de la colonne vertébrale. En 2002, elle a représenté un coût supérieur à 6 milliards d’euros.
Au cours de cette émission, Jean Dubousset et Joël Menkès, tous deux membres de l'Académie Nationale de Médecine, se proposent de vous donner des explications sur plusieurs pathologies.
L’arthrose vertébrale
Bonne nouvelle : l’arthrose n’est pas un passage obligé pour chacun d’entre nous ! Lorsqu’elle apparaît, c’est le plus souvent après 60 ans, et elle n’est fort heureusement pas toujours douloureuse. « Certaines personnes terminent leur vie sans arthrose vertébrale. Il y a des facteurs favorisants pour l’arthrose vertébrale » explique Jean Dubousset. « D’abord la génétique : les vertèbres sont situées différemment dans l’espace selon les individus. Il existe des morphotypes pour qui l’arthrose risque de se développer, chez les personnes qui ont le dos très creux par exemple ».
Hormis l’aspect génétique, il convient de respecter dans la mesure du possible une certaines hygiène de vie. Les personnes les plus vulnérables au développement de l’arthrose vertébrale sont celles exposées aux vibrations, travaillant dans un secteur d’activité physiquement éprouvant comme les déménageurs par exemple. Les accidents violents, l’obésité et le tabagisme peuvent être également des éléments favorisant l’arthrose vertébrale, « sans oublier le sport à outrance chez les jeunes enfants » précise Jean Dubousset.
Si l’arthrose vertébrale est un fait, en revanche l’origine de la douleur n’est pas toujours évidente. Comme l’explique Joël Menkès, « le diagnostic de l’arthrose vertébrale est radiologique. Mais il n’y a pas de parallélisme entre les lésions et la souffrance du malade. Souvent, le mal de dos n’est pas un problème physiologique mais un problème de conflit personnel, psychologique. Il est souvent très complexe d’apporter la solution à un patient pour endiguer ses douleurs. »
Les espoirs de traitement, dans le cas d’arthrose vertébrale douloureuse, se porteraient actuellement vers l’injection de substances utilisées initialement pour traiter la polyarthrite rhumatoïde. Mais les études restent expérimentales pour le moment.
Les scolioses
Les scolioses sont génératrices d’arthrose vertébrale. En plus des déformations inesthétiques, les scolioses, qui s’étendent dans la région lombaire, sont à l’origine de douleurs. Dans certains cas, on observe même une dislocation de deux vertèbres entraînant un désalignement et un déséquilibre de pressions à l’origine de phénomènes arthrosiques.
Il existe deux grandes catégories de scolioses :
- La scoliose idiopathique de l’adulte (SIA) : c’est une scoliose de l’enfance ou de l’adolescence. Elle peut rester stable mais le plus souvent elle continue à évoluer à l’âge adulte dans plus de deux-tiers des cas. Toute scoliose de l’adolescent doit continuer à faire l’objet d’une surveillance clinique et radiologique à l’âge adulte, avec une périodicité de 1 à 5 ans selon le risque estimé.
- La scoliose dégénérative (SD) liée à l’arthrose lombaire, peut être l’aggravation d’une scoliose antérieure ou une scoliose apparue à l’âge adulte. Elle commence vers la cinquantaine, la ménopause semblant être la période critique. Elle est lombaire ou thoracolombaire. Dans le cadre de la scoliose dégénérative, une indication chirurgicale précoce peut être justifiée au vu de la rapidité d’évolution. Mais Jean Dubousset et Joël Menkès restent prudents quant à de possibles opérations.
« Du fait du vieillissement de la population les scolioses évolutives de l’adulte constituent un problème de santé publique d’importance croissante, et pour lequel les études sont encore rares et les évidences scientifiques restreintes » précise Joël Menkès. Le traitement médical reste l’utilisation raisonnée des A.I.N.S. (anti-inflammatoires non stéroïdiens) et les infiltrations de dérivés cortisoniques.
Radiculalgie, hernie discale, lombalgie et sciatique : même combat !
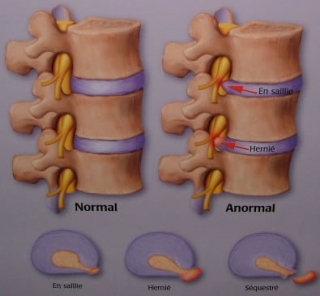
Mise en pratique de la hernie discale : avec le temps, le noyau gélatineux (intervertébral) a tendance à se dessécher, et donc à moins bien répartir les forces qui s’exercent sur lui, à diminuer de hauteur, l’espace intervertébral se pince. Dès lors, les fibres concentriques de l’anneau, moins bien maintenues et soumises à des contraintes en compression, ont tendance à se déchirer latéralement. Dans certaines circonstances, lors de mouvements ou d’efforts violents, des fragments du noyau peuvent s’introduire dans ces fissures, éventuellement venir faire saillie en dehors de l’anneau : c’est la classique hernie discale.
Bien que la hernie discale puisse toucher n’importe quelle région de la colonne vertébrale, près de 95 % des hernies discales surviennent au bas du dos. Dans ces cas, la hernie peut alors provoquer des douleurs dans la région lombaire : une lombalgie. Si la hernie comprime l’une des racines du nerf sciatique, elle peut s’accompagner de douleurs le long d’une jambe : c’est la sciatique.
Plus tard, le noyau, continuant à se dessécher, se fragmente et disparaît même ! Ceci explique que les hernies discales s’observent surtout entre trente et cinquante ans, et soient beaucoup plus rares ensuite.
Si l’on reste dans le domaine de la scoliose avec désalignement de vertèbres, elle peut aboutir à une compression des nerfs sortant par les foramens. Cette compression entraîne des douleurs qui descendent plus ou moins bas : c’est la radiculalgie, dont la sciatique fait partie.
La discarthrose (inflammation des disques intervertébraux) et l'ostéophytose (fabrication d’une nappe osseuse aux articulations)
Les facteurs favorisant la discarthrose lombaire sont essentiellement les facteurs génétiques. La discarthrose lombaire se définit par l’existence de trois lésions anatomiques : le pincement discal, l’ostéocondensation des plateaux vertébraux, la présence d’ostéophytes (fabrication d’une nappe osseuse). Elle est le plus souvent évaluée sur des radiographies simples. La plus fréquente des lésions de l’arthrose rachidienne est l’ostéophytose (prolifération anormale de tissu osseux aux dépens de la membrane (périoste) recouvrant les os, près d’articulations malades ou de surfaces osseuses enflammées).
Son incidence augmente avec l’âge. Ainsi dans une série autopsique de 4253 spécimens on notait des ostéophytes chez 60% des femmes et 80% des hommes de 49 ans, 95% des sujets de 79 ans (quel que soit leur sexe).
« Avec l'âge nous sommes presque tous touchés par l’ostéophytose » résume Joël Menkès.
La sténose (rétrécissement) du canal rachidien ou canal lombaire étroit
Vous avez des douleurs fessières ou des membres inférieurs, avec ou sans lombalgies ? Vous souffrez peut-être de sténose.
« Dans le cas de la sténose, le canal est rétréci par l’épaississement des nerfs (conséquence du vieillissement) et de la calcification des os. Tout ceci finit par comprimer le canal rachidien, provoquant des douleurs dans le bas du dos, aux cuisses, allant dans les cas extrêmes jusqu'à l'impossibilité de contrôler sa vessie » explique Joël Menkès.
Le traitement conservateur du canal lombaire étroit reste très empirique : les antalgiques de pallier 1 et 2 constituent la base du traitement symptomatique. Les infiltrations péridurales et péri-radiculaires sous contrôle radiologique ont un effet symptomatique à court terme. Après un traitement conservateur suivi 2 à 10 ans, entre 20 et 40 % des patients nécessiteront une intervention chirurgicale.
Les traitements les plus adaptés à ce jour
Dans le cas de signes neurologiques (c'est-à-dire la compression d’un nerf), l'indication chirurgicale est recommandée. Mais la chirurgie du rachis connaît de nombreux échecs, prévient Jean Dubousset ; « des échecs qui ne sont pas toujours liés à un problème technique, je vous rassure. Il faut s'attendre, malgré l'opération à la possible persistance de douleurs chez les sujets âgés, surtout pour une intervention sur un canal étroit ou la fixation d’une scoliose ».
Pour le professeur Menkès, une anesthésie générale n'est jamais anodine :« le syndrome confusionnel postopératoire pour toute chirurgie chez le sujet âgé est une réalité ».
Ainsi la chirurgie demeure une voie intéressante et porteuse de progrès. « Mais n'oublions pas l'importance de la rééducation, de l'orthopédie et de l'administration de traitements comme les anti-inflammatoires non stéroïdiens ».
Écoutez les explications du Jean Dubousset et de Joël Menkès au cours de cette émission.

Le professeur Jean Dubousset est chirurgien orthopédique émérite à l’Hôpital Saint-Vincent-de-Paul à Paris. Il est membre de l’Académie Nationale de Médecine et de la Fondation Yves Cotrel.

Le professeur Joël Menkès est ancien chef de service en rhumatologie à l’hôpital Cochin, professeur émérite à l’université Paris V, fondateur de l'OARSI, l'Association internationale pour l’étude de l’arthrose. Il est également membre de l’Académie Nationale de Médecine.
En savoir plus :
Écoutez deux précédentes émissions en compagnie de Joël Menkès :
- La fibromyalgie : docteur, j’ai mal partout !
- L’ostéopathie : une méthode, pas une médecine !